Túi thừa thực quản: Cẩn trọng với bệnh lý hiếm gặp
Túi thừa thực quản là một bệnh lý hiếm gặp nhưng có thể làm giảm chất lượng cuộc sống nếu xuất hiện các biến chứng. Vừa qua, các bác sĩ Khoa Ung bướu 2, Bệnh viện Bãi Cháy đã phẫu thuật cho một trường hợp bệnh nhân vừa có u tuyến giáp, vừa có túi thừa thực quản.
Bệnh nhân Hoàng T M (63 tuổi, trú tại TP Móng Cái, Quảng Ninh) có tiền sử khỏe mạnh, xuất hiện nuốt vướng, nghẹn không khó thở khoảng 3 tháng nay. Sau thăm khám, thực hiện các xét nghiệm chẩn đoán, siêu âm tại Bệnh viện Bãi Cháy, bệnh nhân được bác sĩ chẩn đoán có khối u thùy trái tuyến giáp 2x2cm và chỉ định phẫu thuật.
Quá trình phẫu thuật, ekip phẫu thuật của Thạc sỹ - Bác sĩ Trần Thái Sơn – Phụ trách Khoa Ung bướu 2 – Bệnh viện Bãi Cháy đã phát hiện một khối u dính mặt dưới tuyến giáp và liên tục với thành thực quản kích thước khoảng 1x1cm nằm ở vị trí khuyết giáp. Các bác sĩ chẩn đoán u tuyến giáp trái kèm túi thừa thực quản. Bệnh nhân được cắt u thùy trái tuyến giáp, bảo tồn túi thừa thực quản.
Hiện tại sau phẫu thuật, bệnh nhân tỉnh, sức khỏe phục hồi tốt.
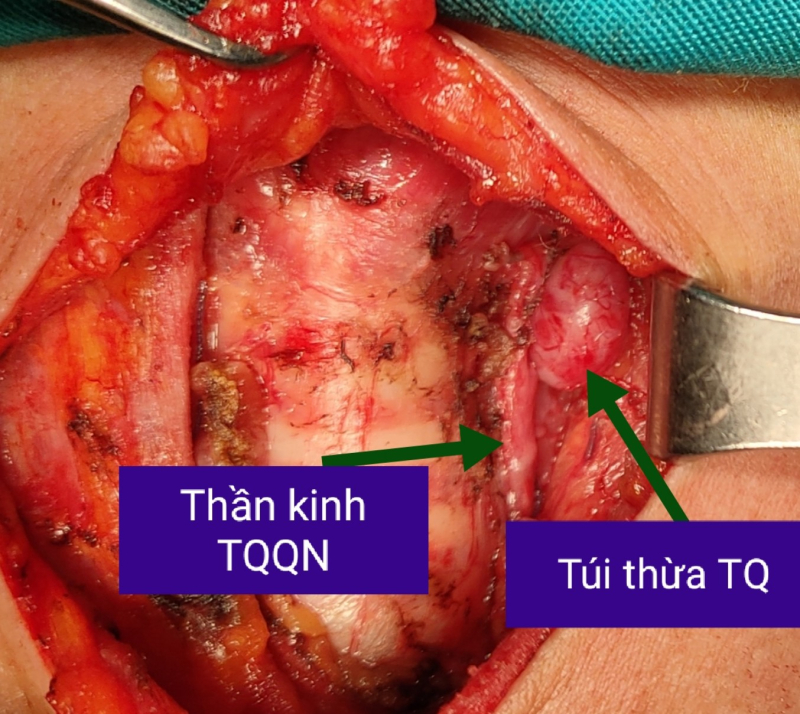
Túi thừa thực quản là tổn thương dạng túi nhô ra bên ngoài tại điểm yếu thực quản, có thể xuất hiện bất cứ vị trí nào trong niêm mạc thực quản giữa hầu họng và dạ dày. Đây là bệnh lý hiếm gặp, chiếm 1% các túi thừa đường tiêu hóa và 5% bệnh nhân có biểu hiện nuốt khó hoặc bệnh đường tiêu hóa. Bệnh có thể gặp ở mọi lứa tuổi, thường gặp nhất là người trung niên và người già. Các dạng túi thừa thực quản có thể gặp là Túi thừa thực quản cổ (Zenker’s) chiếm 70%, túi thừa thực quản 1/3 giữa và túi thừa thực quản 1/3 dưới ngay trên tâm vị.
Đánh giá về ca phẫu thuật, Thạc sỹ -Bác sĩ Trần Thái Sơn – Phụ trách Khoa Ung bướu 2, Bệnh viện Bãi Cháy cho biết: “Điều trị cho bệnh nhân mắc túi thừa thực quản tùy thuộc vào triệu chứng lâm sàng và kích thước túi thừa. Nếu kích thước túi thừa trên 3cm, gây triệu chứng trầm trọng thì cần phẫu thuật nội soi hoặc mổ mở để cắt túi thừa.
Trường hợp của bệnh nhân Hoàng T M, túi thừa thực quản kích thước nhỏ dưới 3cm nên chưa có chỉ định can thiệp. Đặc biệt, bệnh nhân có u tuyến giáp kèm theo túi thừa nằm ở vị trí khuyết giáp nên rất dễ nhầm lẫn với một nhú giáp hoặc hạch cổ. Yêu cầu đặt ra đối với phẫu thuật viên phải phân định chính xác túi thừa thực quản, phẫu tích u tuyến giáp cẩn trọng, tỉ mỉ, tránh xâm lấn vào túi thừa thực quản gây biến chứng nguy hiểm thủng thực quản”.

Thạc sỹ -Bác sĩ Trần Thái Sơn – Phụ trách Khoa Ung bướu 2, Bệnh viện Bãi Cháy thăm khám cho bệnh nhân sau phẫu thuật
Túi thừa thực quản kích thước nhỏ sẽ không có triệu chứng gì trên lâm sàng. Thông thường túi thừa thực quản tiến triển chậm qua nhiều năm (5-10 năm). Bệnh nhân sẽ chung sống hòa bình với túi thừa thực quản cho đến khi bệnh gây ra các biến chứng như khó nuốt, nôn đau ngực, tăng tiết nước bọt, hơi thở có mùi hôi; Ho và khó thở nếu túi thừa ảnh hưởng gây viêm phế quản, viêm phổi; ợ hơi, trào ngược thức ăn, thể trạng suy kiệt do thức ăn không xuống được dạ dày để tiêu hóa; biến chứng ngoại khoa nguy hiểm cần can thiệp khi viêm, vỡ và thủng túi thừa thực quản. Tỷ lệ biến chứng ung thư là hiếm (0,5% các trường hợp túi thừa thực quản).
Túi thừa thực quản có thể phát hiện qua các kỹ thuật chẩn đoán hiện đại như xquang, nội soi thực quản, CT scanner và điều trị can thiệp khi ảnh hưởng đến chất lượng cuộc sống bằng phẫu thuật nội soi, phẫu thuật mổ mở... Với đội ngũ bác sĩ chuyên khoa ung bướu được đào tạo bài bản, trang thiết bị chẩn đoán, phòng mổ thông minh, hiện đại có thể thăm khám, đưa ra các phương pháp điều trị túi thừa thực quản hiệu quả cho người dân.
